A sarcoidosis tünetei és kezelése

frissítve:
A sarcoidosis (szarkoidózis) egy jóindulatú betegség, amely a szövetek között hoz létre elváltozást. A sarcoidosist gyakran véletlenül fedezik fel. A betegség spontán meggyógyulhat, de felléphet több szervi elégtelenség és akár halál is.
A sarcoidosis jelentősége abban áll, hogy kórlefolyása nem jósolható meg. A diagnosztizált eseteknek mindössze a 30 százaléka igényel kezelést. Leggyakrabban 20 és 40 év között alakul ki, Európában legmagasabb előfordulása Skandináviában észlelhető.
A kórfolyamat a legtöbbször a mellkasban fordul elő, de a tüdő mellett számos más szervben is kialakulhat, a tbc-hez hasonló, apró, gümőszerű elváltozásokat okozva. Leginkább még a perifériás nyirokcsomók, lép, nyálkahártyák, fültőmirigy, bőr, szem, ujjcsontok, izmok, szív, idegrendszer, máj érintettek.
A sarcoidosis által okozott elváltozást sarjszövetnek (granulomának) nevezzük. A granuloma a szervezet egyik védekezési formája, mely alapja a sejtszintű immunitás. Hasonlóan védekezik szervezertünk tuberkulózisban és gombás megbetegedésekben is.
Milyen tünetei vannak a betegnek?
A betegséget sokszor csak véletlenül fedezik fel egy-egy röntgenfelvétel alapján. A betegek negyede észlel valamilyen általános tünetet:
- fáradtságot,
- súlyvesztést,
- lázat,
- vöröslátást, homályos látást,
- fényérzékenységet,
- nem javuló köhögést, köpetürítést
- és fulladást.
Súlyosabb esetekben lép- vagy májmegnagyobbodás, illetve szívelégtelenség miatt kerül nagyobb kivizsgálásra a beteg. Leggyakrabban a szív bal kamrájában van granulóma, mely szívritmuszavart (arrhytmia) okozhat.
A tünetek között vesekő is szerepelhet, ám csak nagyon ritkán alakul ki sarcoidosis miatti veseelégtelenség.
Sarcoidosois lehet a hátterében különböző bőrelváltozásoknak - főleg az arcon és az orron jelentkeznek -, amelyek a betegek 1/3-ánál jelentkeznek. Noha nem életveszélyesek, érzelmileg komoly traumát okozhatnak.
A betegség okozhat emellett szemtüneteket, könnymirigyek megnövekedését, illetve perifériás arcidegbénulást, halláscsökkenést is.
Az esetek 1/4-ében a központi idegrendszer is érintett, leggyakoribb tünetek a fejfájás, gyengeség és stroke.
A betegség lefolyása alapján két formát különböztetünk meg
Az egyik az akut sarcoidosis, melynek során hamar jelentkeznek a tünetek. Ilyenkor a röntgenképen egy jellegzetes elváltozást, mégpedig kétoldali nyirokcsomó megnagyobbodást (bilateralis hilaris lymphadenopathia - BHL) találnak. Emellett gyakori a bőrelváltozás, láz és ízületi fájdalom is.
| BHL röntgenfelvétel |
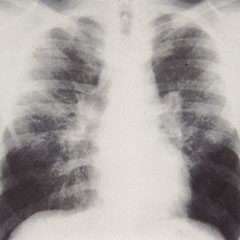 |
A másik formája, a krónikus sarcoidosis, mely sokkal gyakoribb, és jellemzően akár hosszú ideig is tünetszegény maradhat az érintett személy. A tüdőszövetben kialakult elváltozások, és azok kiterjedtsége alapján négy stádiumra osztható:
| A tüdősarcoidosis stádiumbeosztása a mellkas röntgen kép alapján | |
| Stádium | Radiológiai jellemzők |
| 0. | Nincs elváltozás a mellkas röntgenen. |
| I. | Bilateralis hilaris lymphadenopathia (BHL). |
| II. | Bilaterális szórás BHL-lel együtt, apró gócok mindkét tüdőben. |
| III. | Tüdőérintettség BHL szindróma nélkül. |
| IV. | Tüdőfibrosis. |
A betegek 2/3-ánál, spontán gyógyulás alakul ki 6-10 hónap alatt, általában következmények nélkül, de egyes esetekben akár 3 évig is eltarthat a teljes gyógyulás. A betegek 1/3-ánál a betegség nem áll meg, és szervi érintettséggel (főleg tüdő) járó klinikai tüneteket okoz. Egy vagy több év utáni visszaesés mindössze 5 százalékban fordul elő, de bármikor, bármely szervben kialakulhat.
Sarcoidosis esetén kevesebb, mint 5 százalék a halálozási arány, ami általában a tüdőfibriosis, légzési elégtelenség, szívprobléma vagy neurológiai érintettség kapcsán alakul ki.
A Löfgren-szindróma |
| A Löfgren-szindróma a sarcoidosisnak egy heveny változata, mely ízületi panaszokkal, a lábszáron jelentkező piros, fájdalmatlan foltokkal (erythema nodosum), és hiláris nyirokcsomó megnagyobbodással jár. |
Milyen vizsgálatok szükségesek a diagnózishoz?
Sok esetben először a mellkasröntgen felvételen látható jellegzetes kép utal a betegségre, de a diagnózis felállításához ez nem elegendő. Mindig szükséges szövettanilag is alátámasztani a betegség jelenlétét. A mintavétel legtöbbször sebészi úton történik.
Emellett a diagnózis CT-felvétellel, a szérum kálciumszint mérésével, légzésfunkciós vizsgálattal is megerősíthető. Az egyéb szervi érintettség kizárása érdekében pedig EKG készítése, szemészeti vizsgálat, hasi UH elvégzése is szükséges.
Mi okozhatja a sarcoidosist?
A betegség kiváltó okait jelenleg is keresik. Vannak arra utaló jelek, hogy a megbetegedés egy ismeretlen kiváltó tényezőre adott túlzott válasz a szervezet részéről, ám az immunológiai eredetről a mai napig megoszlanak a vélemények. A légutakat érintő környezeti hatásoknak nagy valószínűséggel szerepe van a betegség kialakulásában, amint azt a tüdő, a szemek és a bőr nagyfokú, gyakori elváltozásai mutatják.
A kutatók felvetették a fűtésre használt fa, a (fenyő)fák pollenjeinek, rovarirtószerek, környezeti gombák kóroki szerepét. Feltehetőleg a megbetegedés kialakulása mindezen kiváltó tényezők összességére adott túlzott válasz a szervezet részéről. Az időbeli halmozódás felvetette a fertőzések (vírusok, baktériumok) szerepét, de napjainkig elegendő bizonyítékkal még ezek sem szolgálnak.
Bizonyos vizsgálatok szerint megfigyelhető a családtagok közti halmozódás is, ahol testvérek vagy ikrek betegedtek meg. Egypetéjű ikrek esetében nagyobb a betegség kialakulásának esélye, mint többpetéjűeknél. Amennyiben egy családon belül már előfordult sarcoidosis, úgy erre a további esély ötszörösére nő.
A betegségre való hajlamot nemcsak a genetika, hanem egyéb környezeti feltételek is befolyásolják. Kimutatható az összefüggés a magas nedvességtartalommal járó, vizes foglalkozások – tűzoltó, tengerész, fémmunkás – és a betegség jelenléte között.
Hogyan és meddig kell kezelni ezt a betegséget?
Sok véletlenül felkutatott, panaszmentes betegnél érdemes 6 hónapot várni a kezeléssel, és akár magától is visszafejlődhet a folyamat.
Az I-es stádiumban a spontán gyógyulás elég gyakori. Azonban a gyógyszeres kezelést kell választani, ha a kórfolyamat kiújul, valamint ha súlyos tünetekkel és más (szív, máj, idegrendszer) szervi érintettséggel is jár.
A gyógyszeres kezelés legalább egy évig tart. A szokásos terápia napi 20-40 mg szteroid, majd a javulástól számítva ez 5-15 mg-ra csökkenthető. Ha nincs javulás, akkor vagy visszafordíthatatlan fibriózisról beszélünk, vagy a szteroid dózisa nem megfelelő. Ilyenkor még a methotrexat hatóanyagú készítmények jöhetnek szóba, amelyekkel csökkenteni lehet a szteroid mennyiségét, de ennek adása csak az első év után ajánlott, mivel szteroidos kezelés esetében a rövid terápiának nincs megfelelő hatása.
Ha azonban a szteroid adására tartósan szükség van, akkor fontos figyelembe venni a gyógyszer mellékhatásait is – csontritkulás, cukorbetegség, magas vérnyomás, Cushing-kór –, és ilyenkor mérlegelni kell a terápia felfüggesztését, vagy a kezelés idejét kell lecsökkenteni.
Transzplantáció csak végstádiumú fibriózisban lehetséges. A sarcoidosisban szenvedők, az összes tüdőtranszplantáció 3 százalékát adják.
 Forrás: WEBBeteg
Forrás: WEBBeteg
Orvos szerzők: Dr. Lajtos Melinda, tüdőgyógyász, Dr. Brugós László


