A májátültetésről

megjelent:
A májátültetést az 1960-as években kezdték kifejleszteni. Manapság a világ számos klinikai centrumában végzik, szigorúan meghatározott indikáció és felkészülés alapján. A túlélési arány napjainkban öt év után 75-85% körül van.
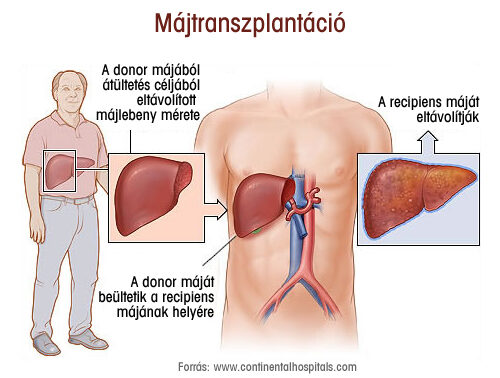
Májátültetés során a recipiens (vagyis a szervet kapó) beteg szervezetéből eltávolítják a beteg szervet, és beültetik helyére az agyhalált szenvedett donor máját. A máj regenerálódó képessége miatt szóba jöhet élő donor májszegmentumának átültetése is, de ez ritkább.
Mikor történik májátültetés?
A végstádiumba jutott májbetegségek, illetve sokszor az akut májelégtelenség egyetlen lehetséges gyógymódja a májátültetés. Hivatalosan azokat a betegségeket és állapotokat fogadják el az átültetés indikációjának, ahol szakmai tapasztalat szerint konzervatív gyógyszeres vagy műtéti megoldással nem nyújtható jelentősen a beteg élete, akinek nem lenne megfelelő az életminősége sem.
Viszont fontos szempont, hogy a betegnek mindezen állapotok mellett is megfelelő állapotban kell lennie arra, hogy a transzplantációval járó jelentős megterhelést, valamint a beavatkozást követő időszakot és utókezelést kellőképpen tolerálni tudja. A sikeres átültetéshez tehát megfelelő recipiens szükséges, akit szigorú szabályok szerint lehet felterjeszteni a transzplantációs listára. Az átültetés sikerességéhez hozzájárul a műtéti technika folyamatos fejlődése, a hatékony immunszupresszív kezelés a szerv átültetése után, a megfelelő kiegészítő kezelés, a megfelelő, egészséges donor máj, és természetesen a beavatkozás időzítése is.
Sajnos ismert probléma a donor szervek hiánya. Sokkal többen várnak májra, mint amennyi rendelkezésre áll. Fontos az eljárás megtervezése során, hogy a szakemberek megtalálják azt az ideális (nem túl késői, de nem is korai) időpontot, amikor a legnagyobb eséllyel, a legbiztosabb gyógyulással segíthetik a beteget egy új szerv beültetésével.
Betegségek, állapotok, amelyek májátültetést tehetnek szükségessé
A májátültetés olyan betegségekben indokolt, ahol a májelégtelenség folyamatosan romlik és nincs más terápia a szervátültetésen kívül, viszont a beteg elviseli a műtétet és nem ismert semmilyen tényező, amely ellene szólna.
A leggyakoribb kórképek (nem gyakorisági sorrendben):
- Gyermekek veleszületett tárolási-, anyagcsere- vagy májelégtelenséget okozó anyagcsere betegsége esetén (Wilson-kór, alfa 1 antitripszin hiány, tyrosinaemia, haemochromatosis, cisztás fibrózis)
- Gyermekek veleszületett betegsége, melyben az epecsatornák nem fejlődnek ki megfelelően
- Felnőtteknél bármilyen okú májzsugor végstádiuma
- Budd-Chiari szindróma (a májvéna elzáródásával járó betegség)
- Akut, kezelhetetlen májelégtelenség (pl. mérgezés miatt)
- Alkoholos májbetegség, vagyis cirrózis esetén (ha nincs májon kívüli betegség, pszichésen alkalmas a beteg, és legalább 6 hónapja absztinens)
- Policisztás máj esetén
- Máj adenomatosis (gócos májelváltozás, amely egy nem operálható, jóindulatú májdaganat)
- Bizonyos elsődleges májtumorok esetén, egyénileg mérlegelve
- Krónikus vírushepatitis B vagy C esetén, amikor a májzsugor állapota fennáll (aktív vírusfertőzés hiánya esetén)
- Autoimmun hepatitis esetén
- Ismeretlen erdetű (cryptogen) hepatitis fennállásakor
- Gyógyszer okozta krónikus májkárosodás miatt
- Májvéna trombózis, elzáródás esetén
- Epeúti betegségekben (primer biliaris cirrhosis, primer szklerotizáló chholangitis, biliaris atresia, öröklődő cholestasis)
Hogyan határozzák meg, hogy ki kerülhet várólistára?
Ahhoz, hogy a beteg aktuális állapotának megítélése könnyebb legyen, és ne egyetlen orvos szubjektív döntésén múljon a transzplantáció elvégzése, nemzetközileg elfogadott indikációban, szigorú szabályok szerint kérhető a betegek májtranszplantációs listára történő felvétele. Ez a lista nemzetközi, országhatárokon átívelő, képlékeny rendszer, ahol az akut májelégtelenségben szenvedő betegek (az ő esetükben akár napok lehetnek csak a túlélésből hátra), illetve a krónikus májbetegségben szenvedő betegek is szerepelnek.
Tovább Itt írtunk a krónikus májbetegségekről
Mikor nem végezhető májátültetés?
- Súlyos rendszerbetegség,
- fertőzés,
- előrehaladott szívbetegség,
- előrehaladott tüdőbetegség,
- áttétes daganat,
- alkoholizmus,
- gyógyszer, drogfogyasztás és abúzus esetén.
Ugyanakkor fontos az életkor (inkább 60 év alatti betegeknél ajánlott a bevetkozás), a további társbetegségek, az általános állapot, a pszichés betegségek, és az esetlegesen fennálló aktív vírushepatitis figyelembe vétele is, melyek szintén befolyásolják a szervátültetésre való alkalmasságot.
Honnan származik a donor máj? Kiből lehet donor?
Elsősorban agyhalált szenvedett, egyébként egészséges, 60 évnél fiatalabb szervezetből lehet ép májhoz jutni. Fontos, hogy a donornál ne legyen aktív vírusfertőzés, egyezzen az ABO vércsoport, a máj ép állapotban legyen, továbbá ne álljon fenn oxigénhiányos állapot.
A májat speciális oldatban tárolva, jég között lehet épen tartani és szállítani a beavatkozás előtt, nem tovább, mint 20 órán keresztül. Ehhez azonban figyelembe kell venni a műtét időtartamát is, amely akár 8 óránál tovább tarthat. Ezért is fontos az időintervallum. Ha felmerül transzplantáció szükségessége, a beteget időben kell felterjeszteni akut májelégtelenség esetén, krónikus betegségben pedig lényeges, hogy elérhető legyen a beteg.
Donor oldalról nézve, ha például kórházi körülmények között, vagy balesetnél agyhalált szenvedett betegről van szó, a donációhoz fontos, hogy időben fel kell terjeszteni donorként a nemzetközi donorregisztrációs rendszerbe.
Alapvetően bárki lehet donor, aki a kritériumoknak megfelel, tehát vagy egészséges, vagy nincs daganatos betegsége, előrehaladott rendszerbetegsége, aktív vírusfertőzése, vagy autoimmun betegsége. Aki életében írásban nyilatkozott arról, hogy nem kíván donor lenni, annál nem végezhető el a donáció. Aki nem tett ilyen nyilatkozatot, felterjeszthető a donorlistára mások megsegítése céljából. Az agyhalál megállapításának biztosnak kell lennie. Ezt az a komplex vizsgálatsor teszi lehetővé, mely során több orvosi szakágat képviselő, tapasztalt orvos többlépcsős, szabályozott rendszer szerint vizsgálja meg a beteget, hogy teljes bizonyossággal kimondható legyen a visszafordíthatatlan agyhalál ténye.
Ez is érdekelheti Hazánk is az Eurotransplant tagja, így hamarabb juthatnak a betegek donor szervekhez
A műtét és az operációt követő időszak
A májátültetés egy rendkívül összetett operáció, amely tapasztalt sebészcsapatból álló team munkája. A beavatkozás akár 6-18 óra időtartamú is lehet.
Műtét után a beteg természetesen intenzív osztályon, monitorozás mellett lábadozik. Eközben az alábbi, létfontosságú teendők merülhetnek fel:
- Fontos a felmerülő kilökődés veszélye miatt a megfelelő immunszupressziós kezelés (vénás, majd gyógyszeres kezelés formájában). Ezekkel a készítményekkel gyakorlatilag az immunrendszer működésének gátlása történik, mellyel elérhető, hogy a donor szerv ne lökődhessen ki a recipiens szervezetéből.
- A keringés és légzés megfelelő támogatása.
- A vércukorháztartás, vesefunkció, sav-bázis háztartás normalizálása.
- Mesterséges, majd szájon át történő táplálás.
- Vérzés, vérzékenység esetén vérzéscsillapítás, vérkészítmények adása.
- Fájdalomcsillapítás.
- Az esetleges fertőzések megelőzése és kezelése (sebfertőzés, hasűri fertőzés, kanül fertőzés, vizeletfertőzés, tüdőgyulladás).
- A trombózis kialakulásának kivédése.
- A beteg mobilizálása, gyógytornáztatása.
Milyen komplikációk lehetnek műtét után?
Amennyiben a műtét utáni monitorozás és megfigyelés eseménytelenül zajlik, és a fenti komplikációk elkerülhetőek, vagy megoldhatóak, még mindig lehetnek máj eredetű komplikációk is:
- a beültetett máj elégtelensége
- kilökődés
- vérellátási zavar
- epeelfolyási zavar
- vérzés
- trombózis
A máj heveny kilökődése 1-2 héten belül jelentkezhet, lázzal, sárgasággal, májelégtelenséggel jár.
A krónikus kilökődés (hetek-hónapok) lassú májfunkció romlás mellett észlelhető.
A gyógyulás esélyei
A felépülés függ a donor májtól, a májat kapó beteg műtétet megelőző állapotától, a felmerülő komplikációktól, egy vírusfertőzés esetleges átvitelétől és az alapbetegség kiújulásától. Autoimmun betegségekben, daganatos betegségekben, hepatitises betegekben kiújulhat a betegség. A genetikai hátterű betegségek meggyógyulnak.
Az öt éves túlélés májátültetés esetén 80% feletti. Sikeres májátültetést követően, ha a beteg együttműködő, akár az egészségesekével megegyező, munkaképes, teljes élet is élhető.
 Forrás: WEBBeteg
Forrás: WEBBeteg
Orvos szerzőnk: Dr. Ujj Zsófia Ágnes, belgyógyász, hematológus



