A húgyhólyagdaganatokról
lektorálta: Dr. Baki Márta, onkológus megjelent:
A húgyhólyag a vizelet tárolására alkalmas szervünk, sajnálatos módon a féktelen dohányzás évek alatt daganat kialakulásához vezethet ebben a szervben is. Több klinikai kutatás igazolta, hogy a húgyhólyagrák az esetek 30-70%-ában dohányosoknál alakul ki. A tumor gyakrabban fordul elő férfiakban, mint nőkben, gyakoribb a fejlett országokban.
A húgyhólyagdaganatot a fejlett országok előfordulási statisztikáiban a negyedik vagy ötödik helyre sorolják. Magyarországon a negyedik leggyakoribb tumor a férfiak körében (7%), míg nőknél sokkal kisebb hányadban alakul ki ez a típusú megbetegedés. Sok tanulmány látott már napvilágot a témában, amelyekben hangsúlyozzák a dohányzás oki szerepét, s azt, hogy míg a legtöbb rosszindulatú daganatnál a halálozási statisztikák sokat javultak, addig a húgyhólyagrák 5 éves túlélési esélyei lényegében változatlanok.
Melyek a húgyhólyag danagat kialakulására hajlamosító tényezők?
A megbetegedéssel összefüggésben álló leggyakoribb okok a dohányzás és a különböző ipari karcinogének. Fokozott a hólyagrák esélye azoknál az embereknél is, akik rendszeresen többgyűrűs aromás vegyületekkel érintkeznek (például vegyi-, festék-, gumi- és fémiparban dolgozók). A rendszeres „fenacetin” (nem-szteroid gyulladáscsökkentő gyógyszer) és az ismételt „ciklofoszfamid” (különféle típusú daganatok és autoimmun betegségek kezelésére használatos gyógyszer) kezelés és kismedencei sugárkezelés után is nagyobb eséllyel alakul ki húgyhólyagdaganat.
A húgyhólyag tumorokra nem jellemző a családi halmozódás.
Mintavétel és patológia
A húgyhólyag tumorok nagy része (90%) urothelsejtes carcinoma – a rosszindulatú daganat a húgyhólyag felhámsejteiből alakul ki. Urothelsejtek fedik a vizelet elvezető rendszer további szerveinek (vesemedence, húgyvezeték, húgycső) belső falát, s ezekdaganatiai is legtöbbször urothelialis rákok.
A diagnózishoz képalkotó eljárás szükséges, amely lehet ultrahangos vizsgálat, CT és MR. a betegség pontos meghatározásához endoszkópos vizsgálat szükséges, ezt a húgyhólyag esetében cystoscopiának (húgyhólyag-tükrözés) hívják. A beavatkozás során lehetőség van a transurethralis rezekcióra (TUR). A transurethralis rezekció során a húgycsövön keresztül vezetik fel az endoszkópot a húgyhólyagba, és 2D-s kamera képen keresztül navigálva kimetszik az elváltozást, vagy csak szövettani mintát vesznek belőle. Az eltávolított anyagot továbbküldik a patológiára, szövettani diagnózist kérve. A következő ábra az eljárást sematikusan igyekszik bemutatni:
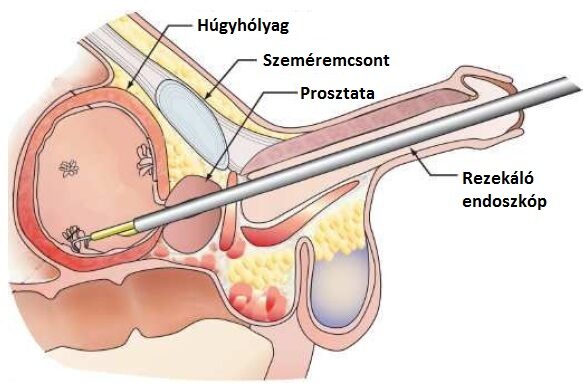
A húgyhólyagdaganatok szövettani típusai
A patológiai, szövettani besorolás megkülönböztet nem-invazív és invazív húgyhólyagdaganatokat. Az invazív urothelsejtes carcinomának két különböző elváltozása ismert: gyakoribb a nem-invazív papillaris tumor, a másik az in situ, amely csak a húgyhólyag belső urothel rétegének nyugtalanságát jelenti. Legtöbbször ez több gócú elváltozás.
Nem-invazív urothelsejtes tumorok osztályozása
A nem-invazív urothelsejtes tumorok, melyek az alábbi táblázatban láthatóak különféle viselkedést és kimenetelt hordoznak magukban.
| Tumor | Ismételt megjelenés valószínűsége | Együttesen fennálló invázió | Progresszió | Halálozás |
| Papilloma | Ritka | Nincsen | Ritka | Nincsen |
| PUNLMP | 30% | Nincsen | 2% | Nincsen |
| LGCU | 45% | kisebb, mint 10% | 8-10% | 2-3% |
| HGCU | 45% | legalább 80% | 30% | 20% |
- PUNLMP (Papillary urothelial neoplasm of low malignant potential) = papilláris urothelialis rák, alacsony rosszindulatúságra utaló jelekkel In situ carcinoma és invazív carcinoma
- LGCU (Low-grade urothelial neoplasia) = alacsony malignitású urothelialis rák
- HGCU (High-grade urothelial carcinoma) = magas malignitású urothelialis rák
In situ carcinoma és invazív carcinoma
Az in situ carcinoma kezelés nélkül 50-75%-a alakul át invazív elváltozásba, amire az jellemző, hogy mélyen beterjed a húgyhólyag további rétegeibe, pl. az izomrétegbe. A legfontosabb tényező a daganatos betegség kimenetelét illetően az invazivitás mértéke és a tumor kiterjedtsége (vagyis a stádium besorolása). Ahogy nagyon sok más egyéb daganattípusnál, a húgyhólyagdaganatok klinikai és patológiai stádium besorolásához is a TNM rendszert használják. A TNM betűk megfelelői a következők: T (elsődleges tumor),N (regionális nyirokcsomó érintettség) ésM (távoli áttét, metasztázis). A következő táblázat a stádiumokat foglalja össze:
| Tumor | Nyirokcsomó | Metastasis | |||
| Tx | az elsődleges tumor nem értékelhető | Nx | regionális nyirokcsomók értékelhetetlenek | Mx | távoli áttét nem értékelhető |
| T0 | az elsődleges tumor nem nyilvánvaló | N0 | nincs regionális nyirokcsomó áttét | M0 | nincs távoli áttét |
| Ta | nem-invazív papillaris carcinoma | N1 | egy nyirokcsomó áttét a kismedencében | M1a | nem regionalis nyirokcsomó metasztázis |
| Tis | carcinoma in situ | N2 | többszörös nyirokcsomó áttét a kismedencében |
| |
| T1 | tumor betör a felhám alatti szövetbe | N3 | nyirokcsomó áttétek a hasi nagy verőér (aorta) oszlásánál – iliakalis nyirokcsomók |
| |
| T2 | tumor betör az izomrétegbe |
| |||
| T3 | a tumor a húgyhólyag körülötti szövetet is beszűri |
| |||
| T4 | a tumor a következőkből legalább egyet beszűr: prosztata, hüvelyfal, méh, medencefal, hasfal |
| |||
Minél magasabb stádiumba sorolják a betegséget, sajnálatos módon annál nagyobb a halálozás valószínűsége.
A kezelési lehetőségek
A húgyhólyag tumor kezelése függ a tumor differenciáltságától és stádiumától. Érdekesség, hogy azon betegeknél, ahol a tumor eltávolítása után az ismételt kiújulás rizikója magas, általában helyi immunterápiaként legyengített tuberculosis baktériumot (BCG) fecskendeznek a húgyhólyag falába. További kezelési stratégiákról olvashat a Húgyhólyagrák kezelése című cikkben.
Mit lehet tenni a húgyhólyagdaganatok elkerülése érdekében?
Nagyon fontos lenne a dohányzás elkerülése, még a húgyhólyagdaganat kialakulása előtt. Természetesen viszont legjobb lenne, ha nem is szoknának rá az emberek. Emellett nagyon fontos a vegyiparban dolgozók munkavédelmi körülményeinek szigorú betartása.
 Forrás: WEBBeteg
Forrás: WEBBeteg
Holányi Péter
Lektorálta: Dr. Baki Márta, onkológus


